组织病理:病变主要在表皮,表皮高度增生而伸入真皮,其周围真皮结缔组织受压而形成假包膜,并被分为多个梨状小叶,真皮乳头受压,而成为小叶间的异常狭窄的间隔,基底细胞大致正常,自棘层细胞起逐渐变性,在早期,感染细胞开始有卵圆形小体形成,以后细胞体积逐渐增大,胞核固缩,最后整个胞质均为嗜酸性包涵体(软疣小体)所占据,在表皮中部,软疣小体已超过受累细胞原有的体积,细胞核被挤于一侧,固缩成新月形,甚至完全消失,在粒层水平处,软疣小体自嗜酸性变成嗜碱性,角质层内可有很多嗜碱性软疣小体,因并非所有棘细胞都有上述变性,故在细胞中间仍可见少数角化不良的细胞,在病变中央,变性细胞可脱落而形成中央腔隙并与各梨状小叶相通,真皮无变化。
传染性软疣病毒的感染性病毒颗粒与抗原检测法:
1、直接检查病毒颗粒:
方法1:涂片染色:挤出乳酪样物,瑞特染色。结果:软疣小体(+)。
方法2:电镜观察:活检标本。结果:软疣病毒(+)。
方法3:检查组织病理。结果:具有诊断特征性。
2、直接检测病毒抗原:
方法1:琼脂凝胶沉淀试验(AGP)。结果:(+)。
方法2:补体结合试验(CF)。结果:(+)。
方法3:间接免疫荧光试验(IIF)。结果:(+)。
方法4:中和试验(Nt)。结果:(+)。
来源资料:《中国皮肤性病学杂志》 2014年 第4期
传染性软疣感染人类的痘病毒有许多。引起本病的病毒系痘病毒科的一种DNA病毒,是人体最大的病原性病毒之一,大小约为300×200×100μm。电镜研究,病毒的形成与胞质有密切关系,胞质基质浓缩,并出现嗜酸性颗粒,集聚成大颗粒,称颗粒组合型病毒(初期型病毒);继而形成细颗粒型病毒(中期型);最后形成一层砌样外壳和哑铃状DNA内核,整个胞质基质变成病毒包涵体,又称软疣小体。形态学上与痘疮、牛痘、羊痘及其他动物病毒相似。目前培养及动物试验均尚未成功。曾报道传染性软疣能在原代人羊膜细胞、人包皮成纤维细胞、猴肾细胞及FL细胞中产生细胞病变效应(CPE)。不过,但因其不能通过脱膜阶段而使该病毒难以在任何细胞中生长,故不能将细胞培养分离病毒作为常规。
传染性软疣病毒因不能在组织培养细胞中繁殖而妨碍了对其DNA的分析,有限的报道表明本病毒G+C含量高于痘苗病毒,它至少有两个亚型。自生殖器分离的病毒定名为Ⅱ型,自身体其他部位分离的定名为Ⅰ型。但两个型病毒的病灶不一定局限于某个部位。临床标本中的传染性软疣病毒颗粒形态与正痘病毒相似,但其“M”颗粒表面有似雅塔痘病毒之突起管状结构,有别于天花、猴痘及痘苗病毒。此外软疣病毒无囊膜,有别于塔那痘病毒。传染性软疣病毒产生特征性皮损在临床上容易诊断,但出现在生殖器部位的皮炎及溃疡处,则常与生殖器疱疹病毒混淆,此时只有通过电镜才能作出诊断。
病理改变
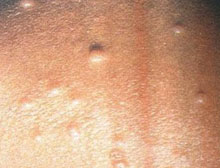
特征性的是表皮细胞内出现多数细胞质内包涵体,称为软疣小体。其小体挤压每个受损细胞的细胞核,使胞核呈弯月状,位于细胞的边缘;软疣小体由嗜伊红变成嗜碱性,在角质层可见多数35μm直径大小的嗜碱性软疣小体,若中心的角质层破裂,排出软疣小体,形成有中心的火山口样。毛囊性传染性软疣,真皮内有多数扩大的毛囊,其中充满了软疣小体。
来源资料:《中国皮肤性病学杂志》 2004年 第7期
根据传染性软疣的临床上有蜡样光泽的圆形或半球形丘疹,中央脐凹状,可挤出干酪样物与组织病理具有特征样,易于诊断,生殖器部位损害有性活跃年青者,应检查有地性病,较大皮损应与基底细胞癌,角化棘皮瘤鉴别。
1.汗管瘤:好发于女性眼睑周围,为针头至米粒大小的小结节,密集,正常肤色或淡褐色,质坚硬,中心无软疣小体,不传染。
2.丘疹性荨麻疹:儿童常见的过敏性皮肤病,初为纺锤状水肿性红色斑丘疹,渐为坚硬小疱,顶端突起,无凹陷,无小体排出,剧痒。
来源资料:《中国麻风皮肤病杂志》 2014年 第2期
将损害中的软疣小体用小镊子夹住疣体,将之挤出或挑出,然后点入浓石炭酸或三氯醋酸,并压迫止血;亦可用刮匙刮除,外涂2%碘酒;或0.1%维甲酸酒精局部涂搽。其他,可用电干燥,液氮或干冰冷冻,巨大疣可手术切除。性伴应同时治疗。
最安全的药物疗法是:
中医诊疗(中药治疗传染性软疣以平肝解毒为主,可用去疣汤加减,同时用板蓝根、大青叶、野菊花、白藓皮等适量煎水外洗。)
内服保健药方:
枸杞6粒 干山芋(炮制)5g 鹿茸0.2g 野山参0.2g 刺五加0.1g
(1) 钳除法 这是一种古老的而且至今仍最常使用的疗法,方法是用小血管钳夹住疣体后拔除,然后涂2%碘酊或碳酸或三氯醋酸并压迫止血。
(2) 冷冻或激光疗法 用冷冻疗法或激光疗法去除疣体。
(3) 化学药物疗法
①10%氢氧化钾水溶液涂于皮损上每日2次,至出现炎症征象或浅表溃疡时停用;
②苯酚,先取80g结晶苯酚放人干净的三角瓶内,加入lOOml蒸馏水,然后加热使其充分溶解后即可分装使用治疗是采用棉签蘸上药液后对准皮损逐个点药,注意不要将药液点涂到正常皮肤上以免损伤皮肤,约半分钟后皮损上便出现一层白色薄膜周围略红肿。停药1-2天后,皮损处呈现黑褐色坏死结痂10天左右脱痂愈合。如仍有个别损害未愈或新出皮损,可重复点药直到完全治愈为止。若皮损广泛数目太多时,应分次治疗以免药物吸收引起不良反应。结果200例患者全部治愈,其中1次治愈者124例占62%,2次治愈者49例,占24.5%3次以上治愈者27例,占13.5%。除21例在涂药后自觉有轻度烧灼样痛外无1例发生其他不良反应。此外,可口服抗病毒药物或肌内注射干扰素或聚肌胞注射液等治疗过程中要注意患者衣物等用品隔离消毒直到感染消除。
来源资料:《中国皮肤性病学杂志》 2001年 第5期

 皮肤博士
皮肤博士
 皮肤博士客服
皮肤博士客服

